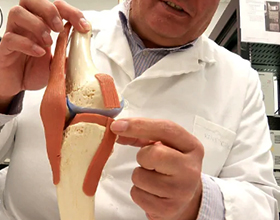
Мениск коленного сустава представляет собой прокладку из хрящевой ткани, которая требуется для осуществления амортизации. Благодаря ему происходит свободное движение в сочленении с равномерным распределением нагрузки. Дегенеративные процессы или травма с повреждением мениска приводят к необходимости его удаления.
Общая информация
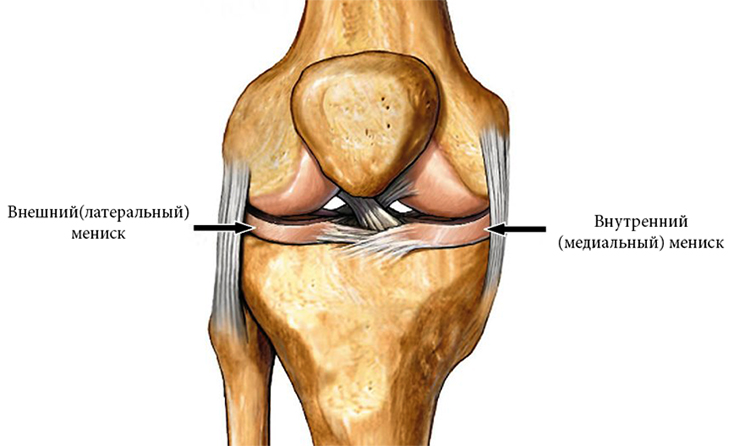
В колене есть два мениска, медиальный и латеральный. В силу того, что на сустав приходится большая нагрузка, они часто травмируются или подвергаются необратимым изменениям. И это приводит к необходимости их удаления. Из всех патологий, связанных с коленным сочленением, чаще всего врачи вынуждены сталкиваться с разрывами хряща. В зависимости от типа повреждения, они могут быть полными и неполными, продольными и поперечными.
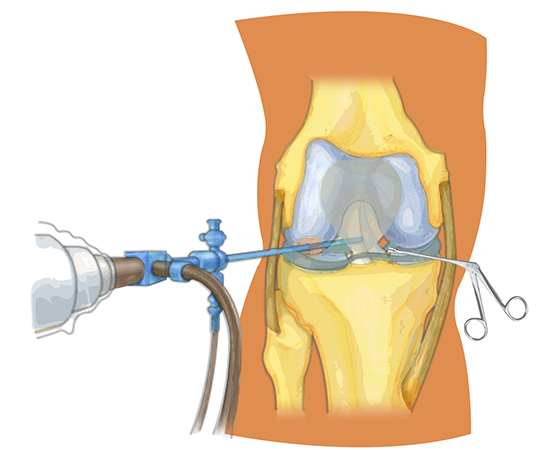
Несколько реже наблюдается излишняя подвижность мениска, дегенеративные изменения, связанные с нарушением питания или возрастными особенностями. Иногда в хряще происходит формирование кист. Если поражение не поддается консервативной терапии, то единственным выходом становится хирургическое лечение. Оно проводится двумя способами – открытым и с помощью артроскопии. Второй способ является менее травматичным, и восстановление протекает с меньшим количеством осложнений.
Осложнений после удаления мениска колена возникают редко, особенно если операция проводится малоинвазивным способом. Вероятность их развития зависит от возраста больного, по статистике они чаще бывают у людей старше 50 лет, а также у лиц с тяжелыми сопутствующими заболеваниями.
Последствия
Некоторые последствия после проведения операции могут наблюдаться в течение непродолжительного времени.
Временные
Они не относятся к разряду осложнений, и проходят при соблюдении правил реабилитации:
- Локальная боль ноющего характера с иррадиацией в голень или бедро.
- Онемение мышц, ощущение инородного тела.
- Отек и покраснение.
- Хруст при движении.
- Появление синовиальной фистулы (на 3-6 день).
Осложнения после операции
Из вероятных осложнений, которые могут наблюдаться после вмешательства, нужно отметить:
- Гемартроз. Скопление крови в полости сустава наблюдается при повреждении артериальных сосудов. При этом человек ощущает распирание, болезненность. В верхней части сочленения возникает заметная припухлость. Нарушается функциональность колена.
- Контрактура. Ограничение сгибания и разгибания происходит из-за формирования спаек при длительном бездействии сустава во время иммобилизации.
- Скопление жидкости в суставной полости. Является результатом недостаточной иммобилизации и чрезмерной нагрузки, когда происходит пропотевание лимфы, иногда с небольшим количеством крови. При отсутствии лечения часто происходит присоединение инфекции с развитием синовита.
- Вторичное инфицирование. Появляется в результате проникновения инфекции в рану с развитием симптомов интоксикации и локального воспаления. Если не принимать своевременных мер может перейти в хроническую форму и привести к полной неподвижности сустава. Диагностика основывается на типичных признаках и результатах посева синовиальной жидкости.
- Ишемические нарушения мышц при сильном передавливании.
- Повреждение тканей (связок, хряща, менисков и капсулы). Часто бывает при артроскопического вмешательства, так как при нем несколько ограничивается обзор операционного поля.
- Повреждение сосудов и нервов (подкожного, малоберцового, бедренного и седалищного).
- Появление аллергической реакции в ответ на использование анестезии.
- Тромбоз вен конечностей. Часто возникает у лиц старшего возраста.
- Деформирующий артроз. Появляется через некоторое время, если при операции нарушается целостность хряща.
Комплексный регионарный болевой синдром
Возникает при любом виде повреждения колена, в том числе и после проведения операции, нередко у женщин старше 40 лет. Специалисты считают, что его появление связано с поражением вегетативных волокон поверхностных нервов. Он сопровождается расширением сосудов с их последующим спазмом и приводит к атрофии мышц ноги и формированию контрактуры сочленения.
Основными признаками данного осложнения является постоянная боль, сильный отек мягких тканей, изменение цвета кожи и повышение ее чувствительности. Патологические отклонения на рентгенографии, в том числе и остеопороз костной ткани, выявляются только через 0,5-1,5 месяца после манифестации первых признаков нарушения.
Вывод и рекомендации
Для профилактики возможных нарушений требуется строгое соблюдение советов врача, и проведение комплекса мер по реабилитации коленного сустава:
- Постельный режим первые 2-4 недели.
- Использование эластичного бинта или ортеза;
- Применение костыля или палки в течение 3 месяцев.
- Использование физиопроцедур и массажа.
- Прием рекомендованных препаратов.
- ЛФК с 3-4 дня, начиная со сгибания и разгибания, с постепенным расширением объема движений и увеличения нагрузки.
При появлении негативной симптоматики, которая может указывать на развитие возможных осложнений, следует сразу обратиться к врачу. Нельзя затягивать с началом лечения, иначе в суставе возникнут необратимые изменения, которые приведут к инвалидности.
При поражении нервов и сосудов используются витамины группы B, миорелаксанты, препараты для восстановления венозного оттока, проводят блокады. Иногда одновременно с приемом медикаментов требуется помощь психотерапевта.