Несовместимость отрицательного резус-фактора матери и положительно заряженного антигена плода не несет угрозу будущей маме. Опасности подвергается здоровье и жизнь малыша, атакуемого в материнской утробе антителами, вырабатываемыми организмом женщины при столкновении по-разному заряженных кровяных телец. Медицина пока не обладает инструментами, гарантированно предотвращающими развитие недуга. Врачебная помощь заключается в своевременном диагностировании расстройства, предупреждении осложнений и смягчении последствий.
Резус-конфликт
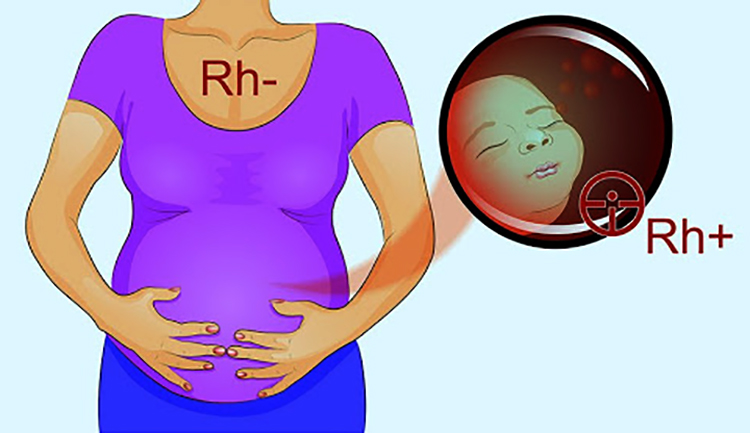
Резус-фактор – система группы крови человека. У людей с положительным резусом (Rh+) на поверхности эритроцитов содержится белок, у обладателей Rh- в кровяных тельцах белок отсутствует. Резус-конфликт при вынашивании ребенка – иммунный ответ материнского организма с отрицательно заряженными эритроцитами на антигены положительных кровяных телец плода, в результате которого в теле женщины образуются специфические иммунные клетки.
В период первой беременности материнские антитела не успевают полностью сформироваться для атаки на антигены плода, поэтому отличие резусов не влияет существенным образом на развитие малыша. Последующая беременность уже таит опасность возникновения гемолитического шока. Выработанная при первом вынашивании ребенка иммунная память заставляет организм женщины при следующем зачатии усиленно создавать антитела в противовес антигену D. Окончательно оформившиеся активные иммунные клетки попадают в кровь эмбриона через плаценту и вызывают распад эритроцитов малыша.
Клинические признаки
Внутренняя конфликтная ситуация развивается в замедленном режиме, и до 28 недель зачастую не проявляется внешне. Иногда будущая мама может ощущать:
- Слабость.
- Быструю утомляемость.
- Слабые боли в области поясницы.
- Беспричинное учащение сердцебиения.
- Повышение давления.
- Тяжесть в ногах, отечность.
Однако эти симптомы носят общую направленность, и могут быть следствием развития других заболеваний. Точный диагноз устанавливается с помощью ультразвукового исследования. Специалисты обращают внимание на следующие признаки:
- Ребенок располагается в нехарактерной позе с разведенными ножками (нетипичное расположение объясняется воздействием скопившейся в брюшной полости жидкости).
- Головка малыша имеет, из-за образовавшихся отеков, двойной контур.
- Внутренние органы (селезенка, печень) значительно увеличены.
- Увеличивается толщина плаценты и диаметр пупочной вены (вследствие нарушения кровотока и появления большого количества капилляров).

Факторы риска
Возникновению конфликта эритроцитов матери и ребенка способствует ряд факторов. Риск развития патологии увеличивается в следующих случаях:
- Положительный резус у мужчины (партнера забеременевшей женщины с Rh-).
- Прерывание беременности (в анамнезе).
- Переливание женщине положительной донорской крови.
- Отслойка плаценты и кровотечение.
- Оперативные манипуляции, затрагивающие плаценту.
- Патология, возникшая по причине нарушения эмбрионального развития, травмы брюшной полости.
Предотвращает образование специфических антител введение активной белковой фракции – иммуноглобулина антирезуса Rh(D). Без профилактической прививки антитела начинают активничать в женском организме, приводя к расстройству процесса вынашивания ребенка.
Основные последствия
Синтез материнским организмом антител провоцирует развитие гемолиза (разрушения эритроцитов с выделением гемоглобина). Гибель красных кровяных телец вызывает токсическое поражение органов формирующегося детского организма. Ядами становятся вещества, образующиеся при распаде гемоглобина (в том числе токсичный билирубин).
Нарушение, вызванное резус-конфликтом, приводит к следующим патологическим состояниям ребенка в перинатальный период:
- Гемолитическая анемия, осложняющаяся гипоксией (пониженным содержанием кислорода в тканях) и ацидозом (увеличение кислотности внутренней среды).
- Процесс увеличения токсичной формы билирубина в плазме (гипербилирубинемия).
- Развитие отеков тканей. В полости почек, печени и сердца накапливается жидкость, вследствие чего органы не могут нормально функционировать.
- Компенсаторное образование кровяных телец за пределами костного мозга (в очагах экстрамедуллярного кроветворения печени и селезенки).
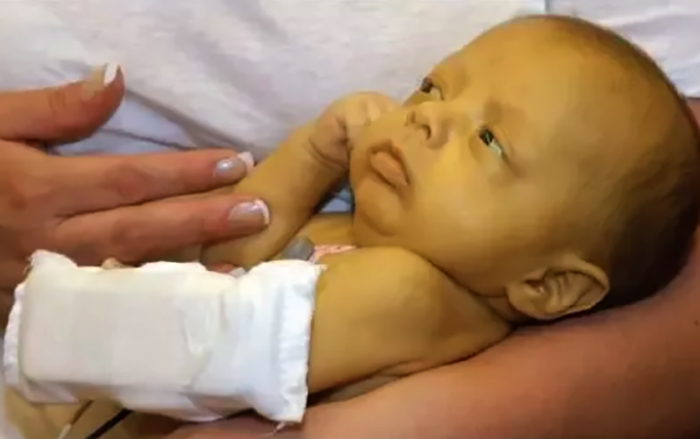
- Желтуха (желтушный цвет кожи и слизистых оболочек младенца, увеличение селезенки и печени, изменение мышечного тонуса).
- Тромбоцитопения и нейтропения (разрушение детских тромбоцитов и лейкоцитов).
- Энцефалопатия (поражение мозговых структур).
Кроме того, существует угроза самопроизвольного прерывания беременности, преждевременных родов, гибели малыша в перинатальный период.
У новорождённых выделяют анемический, желтушный и отечный тип гемолитической болезни. Разрушение кровяных телец происходит при любой разновидности. Особо опасна желтушная болезнь (следствие токсичного воздействия билирубина) и отечная форма, негативно влияющая на нормальное функционирование детских внутренних органов и систем.
Основная задача врачей при наблюдении беременной с несовместимостью резусов – своевременное выявление ухудшения состояния плода и обнаружение симптомов гемолитического заболевания. В данный момент выделяют один эффективный способ лечения – переливание крови через сосуд пуповины.
Профилактические меры
Профилактикой возникновения патологического расстройства служит выполнение представительницами прекрасного пола следующих рекомендаций:
- Отказаться от абортов.
- Знать свой резус и группу крови (и данные будущего отца).
- Своевременно информировать медиков об индивидуальных особенностях организма.
- В случае переливания крови контролировать совместимость по резус-фактору.
- Сразу после родов (выкидыша, аборта) сделать антирезусную прививку (в течение 3 дней после события).
Вывод
Патологическая ситуация возникает вследствие иммунного ответа женщины с отрицательным резусом на антигены положительно заряженных эритроцитов плода. Младенец в утробе матери находится под угрозой постоянных атак со стороны активно образующихся в организме женщины антител. Следствием несовместимости становится запуск процесса разрушения кровяных клеток малыша и развитие гемолитической болезни. Гемолитическая болезнь приводит к отклонению от нормы деятельности систем детского организма, в худшем варианте влечет гибель ребенка в перинатальный период.
Действенный результат дает профилактическая прививка, которую рекомендуют делать женщинам с Rh- после абортов, беременности, переливания положительно заряженной крови. Сыворотка эффективно подавляет процесс образования конфликтующих клеток. При правильном подходе к своему здоровью, вынашиванию и родам тяжелых последствий для ребенка можно избежать. Если позаботиться о профилактических мерах, четко выполнить рекомендации врачей, то многократно увеличатся шансы нормального протекания беременности и рождения здорового малыша.