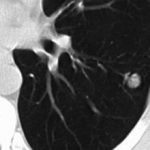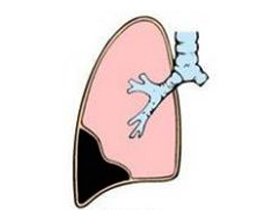
Ателектаз является одним из самых частых заболеваний дыхательной системы. Данное состояние может быть, как первичным или врождённым, так и вторичным, то есть рассматривается как проявление какого-либо заболевания. В последние 5 лет выявление ателектаза лёгкого значительно расширилось в связи с возможным применением рентгенологических методов диагностики.
Сжатие лёгкого или ателектаз – это спадание или деформация альвеол всего лёгкого или его определённой части, в результате чего происходит сближение стенок повреждённого лёгкого с последующей неспособностью в полной мере выполнять свою газообменную функцию. При этом патологическом состоянии лёгочные пузырьки, мелкие бронхи, иногда и крупные бронхи, лишены содержащегося в них воздуха. Однако, поражённые ателектазом части лёгочной паренхимы, остаются неизменёнными, а просто превращаются в.
Ателектаз лёгкого может развиться, как у взрослых, так и у детей. безвоздушную плотную ткань
Стоит отметить, что при небольших размерах ателектаза и постепенном его развитии, заболевание в большинстве случаев протекает бессимптомно.
Виды ателектаза:
- Обструктивный, который возникает в результате закупорки дыхательных путей.
- Компрессионный, который возникает в результате давления на лёгкое снаружи.
- Пассивный. При нарушении взаимосвязи между париетальной и висцеральной плеврой.
- Контракционный. Развивается в результате образования рубцовых изменений в лёгочной паренхиме.
- Адгезивный.
- Функциональный (поражение нижних отделов лёгких). Очень часто развивается у лежачих пациентов.
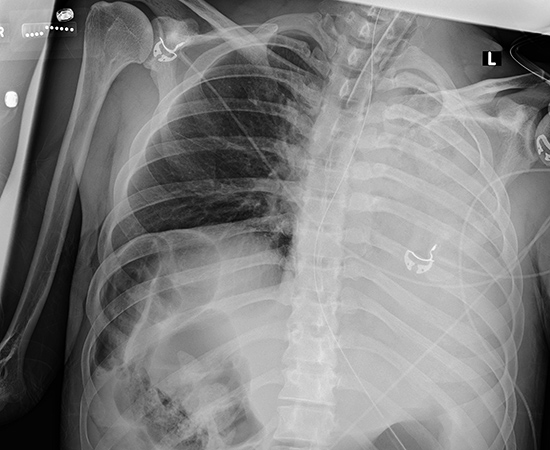
Причины заболевания
- Первичный врождённый ателектаз, возникающий в следствие закупорки дыхательных путей слизью, околоплодной жидкостью.
- Врождённые пороки развития лёгких.
- Закупорка бронхиального дерева инородным телом.
- Доброкачественные или злокачественные новообразования бронхов. Большая опухоль способствует сдавлению лёгкого и нарушению проходимости дыхательных путей.
- Сдавливание бронхиального дерева увеличенными в объёме лимфатическими узлами.
- Кистозные образования в области бронхов.
- Избыточное количество вязкой мокроты в бронхах.
- Пневмоторакс или скопление воздуха в плевральной полости.
- Гидроторакс или скопление жидкости в плевральной полости.
- Гемоторакс или скопление крови в плевральной полости.
- Экссудативное воспаление плевры.
- Инфекционные повреждения лёгочной ткани: туберкулёз, грибки.
- Травмы органов дыхательной системы.
- Подавление дыхания или кашлевого рефлекса при помощи седации, обжей анестезии, сильной боли.
- Ожирение. Абдоминальный жир способен «подпирать» диафрагму и затруднять акт вдоха.
- Рефлекторное сжатие лёгкого возможно при спазмировании бронха, отравлении барбитуратами, переломе рёбер.
- Аспирация желудочного содержимого в дыхательные пути.
- Как результат массивного лёгочного кровотечения. Образовавшийся кровяной сгусток может закупорить просвет бронха, при этом больной не в состоянии полностью откашляться.
- Курение.
- Кардиомегалия или увеличение в размерах сердца.
- Оперативное лечение органов грудной или брюшной полости.
- Неправильное расположение эндотрахеальной трубки с окклюзией главного бронха.
- Рубцовые изменения на лёгочной паренхиме.
- Функциональная недостаточность сурфактанта.
- Муковисцидоз.
- Лежачие больные с асцитом, перитонитом, параличом диафрагмы, плевритом, бронхоспазмом, склонностью к аллергии.
- Дистрофия межрёберных мышц, травмы спинного мозга.
- Хронические лёгочные заболевания: хроническая обструктивная болезнь, бронхиальная астма тяжёлой степени, ларинготрахеит, инфаркт лёгкого, бронхоэктазия.

Ателектаз лёгкого считается достаточно опасным заболеванием, способным привести к серьёзным последствиям и осложнениям.
Последствия сжатия
- Острая дыхательная недостаточность (расстройство дыхательной функции, связанное с резким дефицитом кислорода в организме). Проявляется выраженной одышкой, болями в проекции грудной клетки, тахикардией, артериальной гипотонией, цианотичной окраской кожных покровов.
- Хроническая дыхательная недостаточность.
- Вторичная (ателектатическая) пневмония.
- Гипоксемия или низкое содержание кислорода в кровеносной системе.
- Расстройство дыхательной функции.
- Развитие бронхоэктатической болезни.
- Гнойное расплавление лёгочной ткани.
- Если патологический процесс продолжается 6 и более месяцев, то нередко возникают склеротические, фиброзные и рубцовые изменения лёгочной паренхимы.
- Образование бронхо-плеврального свища.
- Отёк лёгких развивается в тяжёлых случаях при нарушении оттока крови или лимфы из спавшегося лёгкого.
- Гибель больного возможна при значительных размерах ателектаза (сжатии всего лёгкого) и быстром прогрессировании заболевания.
Рекомендации
- Рекомендуется отказаться от вредных привычек, вести правильный образ жизни.
- Необходимо регулярно проходить полноценный профилактический медицинский осмотр.
- Необходимо выполнять все назначенные врачом процедуры, в том числе лечебную гимнастику, дыхательные упражнения и массаж грудной клетки.
- Дети, перенёсшие данное заболевание, должны находиться на диспансерном учёте в течение 1 года.
- Следует защищать детей и следить, чтобы они не брали в рот и не засовывали в носовую полость посторонние предметы. Держать мелкие предметы в недоступном для ребёнка месте.
- При затруднении дыхания обязательно обратиться к специалисту.
Выводы
По статистическим данным известно, что полное устранение этиологического фактора, вызвавшего спадание альвеол и своевременно проведённые терапевтические мероприятия в течение первых 72-х часов, достаточно часто приводят к полному восстановлению функций органа и выздоровлению больного. Но, если своевременная помощь пациенту была не оказана, то в местах спадания возникают необратимые изменения, предотвратить которые уже невозможно.